
少しぶつけただけなのに骨折していた。そんな経験をする50歳前後の女性が増えています。大きな事故というわけでもないのに骨が折れてしまうと、「もうそんな年齢なの?」と戸惑う方も多いでしょう。閉経前後から閉経後は体の変化が起こりやすいときです。骨折の背景にあるのは、気づかないうちに進行している「骨粗しょう症」かもしれません。
今回、130年以上の歴史を持つ浜田病院で開催された「骨粗しょう症セミナー」を取材しました。解説してくださったのは、整形外科医の勝見俊介先生。骨粗しょう症による椎体骨折(背骨の骨折)の手術も数多く手がけている、骨粗しょう症治療の専門医です。
セミナーでは、女性の骨が弱くなってしまう要因のほか、データと臨床経験をもとに信頼できる検査法や今日からできることなどを解説されました。
「まだ大丈夫」と思っている今こそ、知っておきたい骨の真実をお伝えします。
実は、骨は毎日生まれ変わっている“生きた組織”
身長の伸びが止まると、「骨はもう変わらない」と思われがちですが、骨は、毎日“新陳代謝”を繰り返しながら生まれ変わっている“生きた組織”です。健康な骨では、骨を作る「骨芽細胞」と、骨を壊す「破骨細胞」がバランスよく働き、骨の量(骨密度)と骨の質が保たれています。骨の健康を考えるうえで重要なのが、この「量」と「質」の2つです。
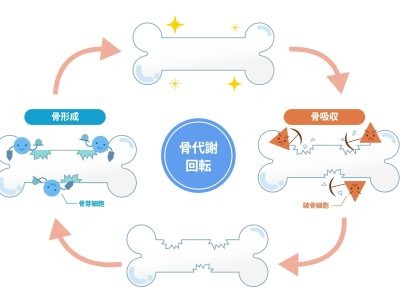
「骨の量(骨密度)」は、思春期から増加し、20歳前後でピークを迎えた後、年齢とともに徐々に低下していきます。
「骨の質」は、骨のしなやかさを表す指標です。10代の骨は木の枝のようにしなりますが、加齢とともにその柔軟性は失われ、やがてチョークのようにもろく、折れやすくなっていきます。
骨を強く保つためには、「量」だけでなく「質」も守ることが欠かせないのです。
そもそも骨粗しょう症とは?気づかないまま進行する“沈黙の疾患”
骨粗しょう症とは、加齢や閉経などを背景に骨の量の減少と骨の質の低下が起こることで、骨がもろくなり骨折のリスクが高まる疾患です。正常な骨では、「壊される(吸収)」と「作られる(形成)」という新陳代謝が均等に繰り返され、骨の強さが保たれています。しかし骨粗しょう症では、骨が壊されるスピードに対して新しい骨の形成が追いつかなくなり、骨量や骨質の低下が徐々に進行していきます。痛みなどの自覚症状がほとんどないため、骨折をきっかけに初めて気づくケースが多いのも大きな特徴です。
背骨・太ももの骨折は“連鎖”する。
骨粗しょう症によって起こる背骨の圧迫骨折や大腿骨の付け根の骨折は、他の骨折を“ドミノ倒し”のように次々と引き起こしていくことがあります。また、骨折をすると、痛みや動きにくさから活動量が減り、さらに骨や筋力が弱くなる悪循環にも陥りがちです。一部分の骨折から、寝たきりや要介護など生活が大きく変わってしまうことがあるため、骨折を起こした時点での早期治療とその後の予防が非常に重要です。
なぜ、閉経後に骨密度が急激に減るのか?カギを握る女性ホルモン「エストロゲン」
閉経の平均年齢は約52歳。この時期を境に骨密度が急激に低下する最大の理由が、女性ホルモン「エストロゲン」の急減です。
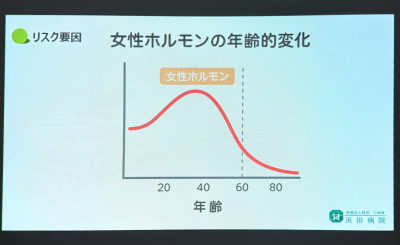
エストロゲンには、骨を作る働きを助けるのと同時に、骨が壊されすぎないように調整する重要な役割があります。いわば、骨の新陳代謝をコントロールする司令塔のような存在です。しかし閉経を迎えるとエストロゲンが急激に減少し、骨を壊す「破骨細胞」の働きが優位になり、新しい骨を作る作用が追いつかなくなってしまいます。
「閉経後10年間で骨密度が約15%低下する」という報告もあり、女性の場合、閉経は骨粗しょう症のリスクが一気に高まる大きな分岐点となります。
あなたはいくつ当てはまる?骨粗しょう症が早く進む女性の8つの特徴
骨粗しょう症は誰にでも起こりうるものですが、以下の項目に当てはまる人は特に注意が必要です。
若い頃に月経異常・無月経があった
10〜20代の頃にエストロゲンが不足すると、骨の発育が十分に進まないことがあり、もともとの骨密度が低い傾向があります。
過度なダイエット経験がある
栄養不足で骨の材料が足りなくなることがあり、急激な体重減少は女性ホルモン低下を招きます。
閉経が早い(40代前半〜)
骨が壊されやすい状態が長く続くため、骨密度低下のリスクが高まります。
母親・祖母が骨粗しょう症
骨の壊されやすさには遺伝的要素も関係するため、家族歴がある人は注意が必要です。
運動習慣がない・屋外活動が少ない
骨への刺激不足に加え、日光を浴びる機会が少ないとビタミンD不足につながり骨密度が低下します。
喫煙・過度の飲酒習慣がある
骨を作る骨芽細胞の働きが弱まり、カルシウムの吸収も低下しやすくなります。
ステロイド薬を長期間使用している
治療に必要な薬でも、副作用として骨量減少が起こることがあります。
糖尿病・がん・心疾患・慢性腎疾患などの持病がある
酸化ストレス増加や血流低下により、骨質が低下しやすくなります。
日本では、骨粗しょう症の患者数は約1590万人に達しています。誰にでも起こりうる疾患だからこそ、早めに自分のリスクを知り、対策を始めることが大切です。
痛くないからこそ要注意!骨の状態は「検査」でしかわからない
「一生歩ける身体でいたい」と願っていても、骨粗しょう症は痛みなどの自覚症状がほとんどないまま進行し、気づかないうちに骨折寸前の状態になっていることもあります。だからこそ重要なのが、検査によって“今の骨の状態”を知ること。骨の強さは見た目や感覚では判断できず、検査でしか確認できません。
代表的な骨密度検査は主に次の2種類です。
◾️DEXA(デキサ)法
・腰椎・大腿骨といった骨折リスクの高い部位を測定
・放射線量はレントゲンの約1/10と少ない
・検査時間は約10分
・誤差が小さく、最も正確な検査法
◾️超音波法(かかと測定)
・かかとなどの末梢骨を測定
・放射線を使用せず、妊娠中でも検査可能
・短時間で手軽だが、あくまで参考値として利用
結論として、骨粗しょう症の診断には、DEXA(デキサ)検査が最も信頼できる方法です。
(関連記事ではDEXA検査のレポートも掲載しています)
今日からできる、骨を強くする食事と運動の基本ルール
骨粗しょう症を完全に防ぐことは難しくても、食事と運動を見直すことで骨折のリスクは大きく減らすことができます。大切なのは、毎日続けること。
食事のルール:骨を作る栄養素をバランスよく
骨の健康に欠かせないのは、特定の栄養素を単体でとることではなく、組み合わせです。

▪️たんぱく質(骨の約半分はたんぱく質)
骨を支える材料になるため、毎日しっかりととりたい栄養素です。体重1kgあたり1.0〜1.2g、(体重50kgなら50〜60g程度)を目安に、肉・魚・卵・乳製品・大豆製品などをバランスよく取り入れましょう。
▪️カルシウム(骨の材料)
骨の主成分となるミネラル。1日あたり700〜800mg程度を目安に、小魚や乳製品、小松菜などを意識してとることが大切です。
▪️ビタミンD(カルシウムの吸収を助ける)
カルシウムを体に吸収させるために欠かせない栄養素。10〜20μg(400〜800IU)程度を目安に、さけ・卵・干し椎茸などの食材をとりましょう。それに加え、15分程度の日光浴も有効です。
▪️ビタミンK(カルシウムを骨に定着させる)
とったカルシウムを骨にしっかり届ける働きがあります。納豆やほうれん草、ブロッコリーなどを中心に、1日250μg以上を意識してとりましょう。
日本人はビタミンDが不足しやすい傾向があります。食事と日光浴に加え、必要に応じてサプリメントを活用するのもひとつの方法です。
運動のルール:骨密度を高め、転倒を防ぐために
骨は、適度な刺激が加わることで強くなる性質があります。運動不足が続くと、宇宙飛行士が無重力環境で筋肉や骨が弱るのと同じように、骨量も少しずつ減ってしまいます。大切なのは、激しい運動ではなく日常の中で無理なく続けられる動きを取り入れることです。

<骨の健康に役立つ運動の例>
▪️ウォーキング
下半身にほどよい負荷がかかり、骨と筋力を同時に鍛えられます。
▪️階段の上り下り
太ももやお尻の筋肉を使い、転倒予防にも効果的です。
▪️軽いジャンプ
骨に刺激が伝わりやすく、骨密度アップにつながります。
▪️スクワット
下半身の筋力を保ち、立つ・歩く動作を安定させます。
▪️ストレッチ
関節の動きを保ち、転倒しにくい体づくりに役立ちます。
▪️片脚立ち
バランス能力を養い、転倒予防の基本となる動きです。
上記の運動をすべて行う必要はありません。「できるものを、できる範囲で、毎日の習慣にすること」が、骨を守るいちばんの近道です。
更年期は骨折を引き起こしやすい状態に陥りやすくなりますが、骨折をひとつも起こさないことが、健康寿命を延ばす最大の鍵です。「一生歩ける体」を守るために、今日からできることを、できるところから始めていきましょう。
この記事では骨粗しょう症のおおまかなしくみを解説してもらいました。つづく【関連】記事では骨粗しょう症を見つけるための検査「DEXA法」について解説してもらいます。
つづき>>>更年期世代の骨はいま測るべき!閉経後10年で骨密度は15%減——骨粗しょう症を見逃さない検査「DEXA(デキサ)」とは?
【セミナー】
医療法人財団 小畑会 浜田病院
東京都千代田区神田駿河台2-5
TEL:03-5280-1166
診療科:産科・婦人科・小児科・不妊科・乳腺外科・女性アスリート外来・整形外科
HP:https://obatakai.or.jp/











